بیماری عروق کرونر؛ انواع، علت، علائم
بیماری عروق کرونری (CAD) شریانهای کرونری را درگیر میکند که به قلب خونرسانی میکنند. در این بیماری، رسوبات باعث باریکشدن یا انسداد یک یا چند شریان کرونری میشوند. بیماری عروق کرونری معمولا باعث درد قفسه سینه (آنژین) میشود و میتواند عوارضی مانند سکته قلبی، نارسایی قلبی یا آریتمی داشته باشد. اگر میخواهید بیشتر با علائم، علل و درمانهای این بیماری آشنا شوید، به خواندن مقاله ادامه دهید.
بیماری عروق کرونری چیست؟
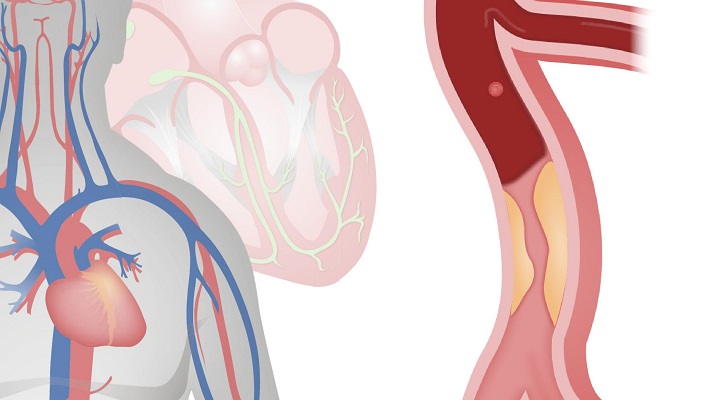
این بیماری باعث باریکشدن یا انسداد شریانهای کرونری میشود و معمولا علتش تجمع پلاکهای چربی است. شریانهای کرونری وظیفه رساندن خون غنی از اکسیژن به قلب را دارند. تجمع پلاکها در این شریانها میزان خونرسانی به قلب را کاهش میدهد.
تصور کنید که دو لاین خیابان بهعلت تعمیرات به یک لاین تبدیل شده باشند. در این حالت، ترافیک در جریان است اما آهستهتر از حد معمول. در افراد مبتلا به بیماری عروق کرونری ممکن است ابتدا هیچ مشکلی دیده نشود تا هنگامی که پلاک چربی باعث ایجاد لخته شود. لخته مانند مانعی سیمانی جاده را میبندد و جریان ترافیک متوقف میشود. در این حالت، خون نمیتواند به قلب برسد و این باعث سکته قلبی میشود.
ممکن است فرد سالها به بیماری عروق کرونری مبتلا باشد، اما تا زمان سکته قلبی هیچ علائمی نداشته باشد. به همین دلیل این بیماری را قاتل خاموش نیز مینامند. این عارضه را بیماری کرونری قلب و بیماری ایسکمی قلب نیز مینامند.
انواع بیماری شریانهای کرونری
بیماری شریانهای کرونری قلب به ۲ شکل دیده میشوند:
- بیماری ایسکمی قلبی پایدار: این نوع بیماری مزمن است. بیماری عروق کرونری کمکم و طی سالها باعث باریکشدن عروق میشود. در گذر زمان، قلب خون غنی از اکسیژن کمتری دریافت میکند و ممکن است علائمی را حس کنید، اما مشکلی در زندگی روزمره شما ایجاد نمیکند.
- سندرم کرونری حاد: این نوع ناگهانی رخ میدهد و اورژانسی پزشکی است. پلاکهای چربی در شریان کرونری ناگهان پاره میشوند، یک لخته خونی ایجاد و جریان خون به قلب را مسدود میکنند. این انسداد ناگهانی باعث سکته قلبی میشود.
چرا بیماری عروق کرونری رخ میدهد؟
ممکن است حتی از زمان کودکی یک پلاک (ترکیبی از کلسترول، چربی و مواد دیگر) شروع به چسبیدن به دیوارههای عروق کند. این پلاک با گذر زمان بزرگتر و باعث میشود شریانها باریکتر و سفتتر شوند که آترواسکلروز یا تصلب شرایین نام دارد. در بعضی موارد، این پلاک چربی میتواند پاره شود یا بشکند. پس از آن، سلولهای خونی بهنام پلاکتها سعی میکنند شریان را ترمیم کنند و لخته خونی ایجاد میکنند.
مانند لولهای مسدودشده، این انسداد مانع رسیدن خون به شریانها میشود و اکسیژن و مواد مغذی کافی به قلب نمیرسد. این عارضه علائمی مانند تنگی نفس و درد قفسه سینه ایجاد میکند. بدون اکسیژن کافی، ممکن است قلب ضعیفتر شود. این باعث ایجاد ضربان نامنظم قلب (آریتمی) میشود. همچنین میتواند باعث بروز نارسایی قلبی شود، یعنی قلب قادر نخواهد بود بهاندازه نیاز بدن خون به درون آن پمپاژ کند.
اگر پلاک چربی بهاندازهای بزرگ شود که جریان خون را قطع کند، باعث سکته قلبی میشود. البته در بیشتر موارد سکته قلبی بر اثر پلاکهای کوچکتری که پاره میشوند رخ میدهد.
علائم بیماری عروق کرونری
ممکن است علائم این بیماری مدتها بروز نکنند. بیماری عروق کرونری عارضهای مزمن است. تجمع پلاک چربی ممکن است سالها یا حتی دههها طول بکشد. با باریکترشدن شریانها، علائم خفیفی دیده خواهند شد. این علائم نشان میدهند که قلب برای رسیدن به خون غنی از اکسیژن بیشتر تلاش میکند.
علائم بیماری عروق کرونری مزمن عبارتاند از:
- آنژین پایدار: این شایعترین علامت بیماری است. آنژین پایدار شامل درد و ناراحتی قفسه سینه است که با الگویی قابلپیشبینی ایجاد میشود و از بین میرود. معمولا فرد هنگام فعالیت فیزیکی یا آشفتگی احساسی دچار این علامت را میشود و با مصرف نیتروگلیسرین علامت از بین میرود.
- تنگی نفس: بعضی افراد هنگام فعالیت فیزیکی سبک نیز دچار احساس تنگی نفس میشوند.
گاهی اوقات اولین علامت بیماری عروق کرونری سکته قلبی است. بعضی علائم سکته قلبی عبارتاند از:
- درد قفسه سینه یا آنژین. ممکن است آنژین از احساس ناراحتی خفیف تا درد شدید متفاوت باشد. این احساس میتواند مانند سنگینی، تنگی، فشار، درد، سوختن، بیحسی، پری، فشار یا درد مبهم باشد و ناراحتی میتواند به شانه، دست، گردن، کمر یا فک انتشار یابد.
- تنگی نفس یا مشکل تنفس؛
- احساس سرگیجه یا سبکی سر؛
- احساس تپش شدید قلب؛
- حس خستگی؛
- تهوع، ناراحتی معده یا استفراغ که ممکن است حسی مانند سوءهاضمه داشته باشد؛
- ضعف.
زنان ممکن است دچار علائم بیشتر و غیرعادی دیگری شوند، مانند:
- تنگی نفس، کوفتگی، بیخوابی که پیش از سکته قلبی شروع شوند.
- درد کمر، شانه، گردن، بازو و شکم.
- ضربان قلب شدید.
- احساس گرما یا برافروختگی.
چه عواملی احتمال بروز بیماری عروق کرونری را بیشتر میکنند؟
بیماری عروق کرونری عوامل زمینهساز مختلفی دارد که بعضی از آنها قابلکنترل نیستند و بعضی از آنها را میتوان با تغییر سبک زندگی یا مصرف دارو مهار شوند.
عوامل زمینهساز غیرقابلکنترل
- سن: با افزایش سن احتمال ابتلا به این بیماری بیشتر میشود. مردان پس از ۴۵سالگی و زنان پس از ۵۵سالگی بیشتر در معرض ابتلا به این عارضه قرار دارند.
- سابقه خانوادگی: اگر افراد خانواده فرد به بیماری قلبی دچار باشند، خطر ابتلای او نیز زیاد میشود. مخصوصا اگر بیماری قلبی زودرس داشته باشند، یعنی پدر یا برادر او پیش از ۵۵سالگی و مادر یا خواهر او پیش از ۶۵سالگی به بیماری قلبی دچار شده باشند.
عوامل زمینهساز مربوط به سبک زندگی
- رژیم غذایی غنی از چربی اشباع یا کربوهیدراتهای ساده؛
- بیتحرکی؛
- کمخوابی؛
- استعمال سیگار، سیگار الکتریکی یا هر نوع تنباکو.
بیماریهای زمینهساز این عارضه
- آترواسکلروز؛
- فشارخون بالا؛
- کلسترول بد (کمچگال) بالا؛
- تریگلیسرید بالا؛
- کمخونی؛
- بیماری خودایمنی از جمله لوپوس و آرتریت روماتوئید؛
- بیماری مزمن کلیه؛
- دیابت؛
- استرس؛
- هوموسیستئین؛
- ایدز؛
- سندروم متابولیک؛
- چاقی و اضافهوزن؛
- اختلالات خواب مانند آپنه (وقفه تنفسی) خواب.
عواملی که زنان را تحتتأثیر قرار میدهند
- یائسگی زودرس (پیش از ۴۰سالگی)؛
- اندومتریوز؛
- سابقه دیابت بارداری، اکلمپسی و پره اکلامپسی؛
- پیشگیری از بارداری با هورمون.
تشخیص بیماری عروق کرونری

هنگام معاینه فیزیکی، پزشک این اقدامات را انجام میدهد:
- اندازهگیری فشارخون؛
- گوشدادن به ضربان قلب با گوشی پزشکی؛
- پرسش درباره علائم فرد و زمان آنها؛
- پرسش درباره سابقه پزشکی؛
- بررسی سبک زندگی؛
- پرسش درباره سابقه خانوادگی یعنی بیماری قلبی والدین، خواهران و برادران.
آزمایشهای تشخیص بیماری
ممکن است پزشک یک یا چند مورد از این آزمایشها را برای شما تجویز کند:
- آزمایش خون: این تست به دنبال ترکیباتی میگردد که به شریانها آسیب میرسانند و خطر بیماری عروق کرونری را افزایش میدهند.
- آنژیوگرافی (کاتتراسیون قلبی): در این تست، لولههایی به درون شریانهای کرونری فرستاده میشوند تا این بیماری را ارزیابی یا تأیید کنند. این آزمایش اصلیترین تست برای تشخیص بیماری عروق کرونر است.
- آنژیوگرافی با توموگرافی کامپیوتری (CT) رگهای کرونری: با استفاده از سیتی و رنگ حاجب، این تست تصویری سهبعدی از حرکت قلب را به نمایش میگذارد و میتواند گرفتگیهای شریان کرونری را مشخص کند.
- اسکن کلسیم کرونری: این تست میزان کلسیم در دیوارههای شریانهای کرونری را اندازه میگیرد که نشانه آترواسکلروز است. البته این تست در تشخیص قطعی بیماری نقش ندارد، اما احتمال بیماری عروق شریانی را مشخص میکند.
- اکوکاردیوگرام: با استفاده از امواج صوتی عملکرد و ساختار قلب را مشخص میکند.
- الکتروکاردیوگرام (EKG): این تست فعالیت الکتریکی قلب را میسنجد و میتواند سکتههای قلبی قدیمی یا جدید، ایسکمی و مشکلات ریتمی قلب را تشخیص دهد.
- تست ورزش: در این آزمایش، پاسخ قلب به فعالیت شدید سنجیده میشود و میتواند برای تشخیص آنژین و انسداد در شریانهای کرونری مؤثر باشد.
درمان بیماری عروق کرونری
درمان این بیماری معمولا شامل تغییر سبک زندگی، مدیریت عوامل خطرزا و مصرف دارو میشود. بعضی افراد به اقدامات پزشکی و جراحی نیز نیاز خواهند داشت. درباره بهترین گزینه درمانی برای خود با پزشکتان صحبت کنید. پیروی دقیق از برنامه درمانی احتمال عوارض خطرناک بیماری عروق کرونری را کاهش میدهد.
۱. تغییر سبک زندگی
ایجاد تغییراتی در سبک زندگی میتواند نقش مهمی در مهار این بیماری داشته باشد. این تغییرات عبارتاند از:
- ترک سیگار، ویپ و سایر انواع تنباکو.
- رژیم غذایی سالم و کاهش مصرف سدیم، چربیهای اشباع، چربیهای ترانس و شکر. مثلا رژیم مدیترانهای میتواند خطر سکته قلبی و مغزی را کاهش دهد.
- ۳۰ دقیقه پیادهروی در ۵ روز از هفته یا انجام یک ورزش یا فعالیتی که دوست دارید.
- کاهش مصرف الکل.
پیش از شروع برنامه ورزشی جدید، با پزشک خود مشورت کنید. همچنین پزشک میتواند درباره تغییرات مناسب، برنامههای غذایی سالم و روشهای ترک سیگار شما را راهنمایی کند.
۲. مدیریت عوامل خطرزا
مدیریت عواملی که باعث بیماری عروق کرونری میشوند، میتواند پیشرفت این بیماری را کندتر کند. میتوانید برای مدیریت این عوامل با پزشک خود مشورت کنید:
- دیابت؛
- فشارخون بالا؛
- کلسترول بالا؛
- تریگلیسرید بالا؛
- چاقی یا اضافهوزن.
۳. مصرف دارو
داروها علاوه بر درمان علائم بیماری، مهار عوامل خطرزا را نیز راحتتر میکنند. ممکن است پزشک یک یا چند مورد از داروهای زیر را تجویز کند:
- داروهای کاهش فشار خون؛
- داروهای کاهنده کلسترول؛
- داروی مدیریت آنژین پایدار مانند نیتروگلیسرین و رانولازین؛
- داروهایی برای کاهش خطر ایجاد لخته خون.
۴. جراحی
- مداخله زیرپوستی کرونری (PCI): نام دیگر این عمل آنژیوپلاستی کرونری است و با حداقل تهاجم انجام میشود. پزشک از یک بالن کوچک استفاده میکند تا شریان مسدودشده را باز کند و جریان خون را بهبود ببخشد. همچنین ممکن است از یک استنت برای باز نگهداشتن شریانها استفاده شود.
- پیوند بایپس شریان کرونری (CABG): این جراحی یک مسیر جدید ایجاد میکند تا جریان خون در اطراف انسداد حرکت کند. این مسیر انحرافی جریان خون را به قلب بازمیگرداند. این عمل برای افرادی انجام میشود که انسدادهای شدید در چندین شریان کرونری دارند.
پیشگیری از بیماری عروق کرونری
بیماری عروق کرونری همیشه قابلپیشگیری نیست، زیرا بعضی عوامل خطرزا قابلکنترل نیستند. البته روشهای مختلفی برای کاهش خطر این عارضه مفیدند و در مهار بیماری نقش دارند. با انجام این اقدامات میتوانید از ابتلا یا بدترشدن بیماری عروق کرونری پیشگیری کنید:
۱. ترک سیگار و تنباکو را جدی بگیرید
ترک مادهای اعتیادآور آسان نیست و فقط به قدرت اراده برنمیگردد. به همین دلیل خوب است که از همه منابع و پشتیبانی ممکن استفاده کنید و از پزشکتان نیز کمک بگیرید.
۲. رژیم غذایی سالم برای قلب را رعایت کنید
از غذاهایی که سرشار از چربی اشباع، چربی ترانس، سدیم و شکرند اجتناب کنید. همچنین خوب است از کربوهیدراتهای ساده (مانند نان سفید و ماکارونی) کمتر استفاده کنید. این غذاها را با غلات کامل (مانند نان گندم و برنج قهوهای) جایگزین کنید و بیشتر درباره تأثیر تغذیه بر میزان کلسترول یاد بگیرید. مصرف بیش از حد الکل نیز به قلب آسیب میرساند.
۳. بهاندازه کافی بخوابید
بیشتر بزرگسالان به ۷ تا ۹ ساعت خواب باکیفیت در شب نیاز دارند. البته بیشتر مردم ممکن است این کار را دشوار یا حتی غیرممکن بدانند. برنامه کاری، فرزندان و سایر وظایف میتوانند مانع خواب کافی شوند. با پزشک خود درباره روشهای مفید برای خواب کافی صحبت کنید.
۴. وزن سالمی داشته باشید
با پزشک درباره وزن ایدئال خود و هدفهای منطقی صحبت کنید. رژیمهای کوتاه و خیلی محدودکننده نگیرید و بهجای آنها، دنبال تغییرات سبک زندگی منطقی باشید که در طولانیمدت قابلانجام هستند.
۵. از وضعیت قلبی خود مطلع باشید
خوب است از ۲۰سالگی (یا در صورت لزوم زودتر) غربالگری شوید. پزشک میتواند با چند تست ساده مانند فشارخون و شاخص توده بدنی شما را ارزیابی کند و احتمال بروز بیماریهای قلبی در آینده را بسنجد.
۶. بیشتر تحرک داشته باشید
ورزش منظم و برنامهریزی شده اهمیت زیادی دارد. خوب است حداقل ۱۵۰ دقیقه در هفته ورزش کنید. همچنین میتوانید فعالیتهای بیشتری را در زندگی روزانه خود بگنجانید؛ مثلا خودرو را دورتر از محل کار خود پارک کنید یا سرجای خود درجا بزنید.
۷. داروهای خود را مرتب مصرف کنید
داروها برای کاهش خطر بیماری عروق کرونری ضروری هستند و احتمال سکته قلبی را کاهش میدهند. بیشتر این داروها باید تا پایان عمر مصرف شوند. خوب است اطلاعات بیشتری درباره اثر داروها برای پیشگیری از عوارض بیماری عروق کرونری و طولانیکردن عمرتان کسب کنید.
سخن پایانی
بیماری عروق کرونری ممکن است بدون هیچ علائم واضحی رخ دهد و تا بروز عوارض جدی آن تشخیص داده نشود. بهترین راه برای مقابله با این بیماری، پیشگیری از عوامل زمینهساز آن است. با بعضی تغییرات سبک زندگی، خطر بروز این بیماری کاهشی چشمگیر مییابد و حتی عوارض آن نیز دیرتر ایجاد میشوند. حتی پس از تشخیص گرفتگی عروق کرونری، یکی از مهمترین اقدامات درمانی داشتن سبک زندگی سالمتر است. پس به شما پیشنهاد میکنیم نکات پیشگیری را در نظر داشته باشید و تا حد امکان عوامل زمینهساز این بیماری را از زندگی خود حذف کنید.